En 1961, el filósofo francés Michel Foucault publicó «Historia de la locura en la época clásica», ensayo en el que recorre el tratamiento que se le ha dado a la locura a lo largo de la historia. En la obra de Foucault, los manicomios aparecen como un dispositivo donde se encierran a las personas “desviadas de la norma” y que cargarían con ese estigma para siempre.
En 2010, en Argentina se promulgó la nueva ley de salud mental, elogiada por la Organización Mundial de la Salud (OMS) por ser “la primera ley de salud mental que incluye los principales estándares de salud mental y normas de derechos humanos regionales e internacionales”. Uno de los puntos que plantea la ley es el fin (progresivo) de los manicomios, neuropsiquiátricos o instituciones de internación monovalentes, públicos o privados.
“El manicomio no es solo una cuestión de encierro, vos podés tirarlo abajo, pero lo que hay que desterrar son las prácticas manicomiales”, dijo a El Grito del Sur Luciana Stampella, médica, especialista en psiquiatría y diplomada en desmanicomialización. El paradigma que se contrapone al manicomial, agregó, es el comunitario.
Pensar la desmanicomialización: hacia un paradigma comunitario
La ley de salud mental, explicó Stampella, establece que los profesionales de la salud mental deben fundamentar su accionar y tener el consentimiento -en estado de lucidez y con comprensión de la situación- de la persona que recibirá el tratamiento.
Las internaciones involuntarias solo están contempladas en el caso de que el equipo de salud detecte que la persona está en una “situación de riesgo cierto e inminente para sí o para terceros”. Asimismo, la internación debe ser lo más breve posible y atender la crisis que presente el usuario del servicio de salud mental en ese momento.
A pesar de que la ley establece el fin de los manicomios, Stampella afirmó que todavía subsiste un paradigma manicomial. “Lo manicomial tiene que ver con que el profesional de la salud pueda ejercer ciertas decisiones por otro, suponiendo que ese otro no puede decidir nada. A la familia se le da pocas explicaciones y al paciente, ninguna”, describió la médica psiquiatra.
Gabriela Lachowicz, licenciada en psicología que coordina hace cinco años el dispositivo de recuperación en comunidad (REC) llamado Proyecto Suma, señaló que el encierro de las personas en manicomios y hospitales psiquiátricos, junto con la desconexión de sus vínculos personales y familiares, “no sirve para nada y en vez de favorecer la recuperación, empeora la patología y agrega otras cosas”.
Entre esas “otras cosas”, Lachowicz mencionó que el aislamiento “te aleja de tu propia identidad”. “En el hospital (en el que trabajó hace muchos años) no había espejo. Entonces, cuando hacíamos una actividad con los usuarios y sacábamos una foto, ellos no se podían reconocer en la imagen y eso les causaba una crisis muy profunda -recordó-. Es un buen ejemplo de cómo el aislamiento y las condiciones manicomiales te alejan de tu propia identidad al punto tal de no reconocerte”.
Stampella indicó que con la ley -y ahora también con la reforma del Código Civil de 2015- “no se habla más del que está habilitado o inhabilitado, sino que se evalúan sus funciones”. “Un equipo interdisciplinario debe evaluar qué capacidades tiene esa persona con un padecimiento y agregar un sistema de apoyos en base a esas capacidades. Vos quizás podés tomar decisiones en tu vida cotidiana de qué comer todos los días, qué bondi tomar, pero sí tener una asistencia en el caso de comprar o vender propiedades. Tiene que haber un sistema de apoyos, no la inhabilitación de la persona”, aseguró.
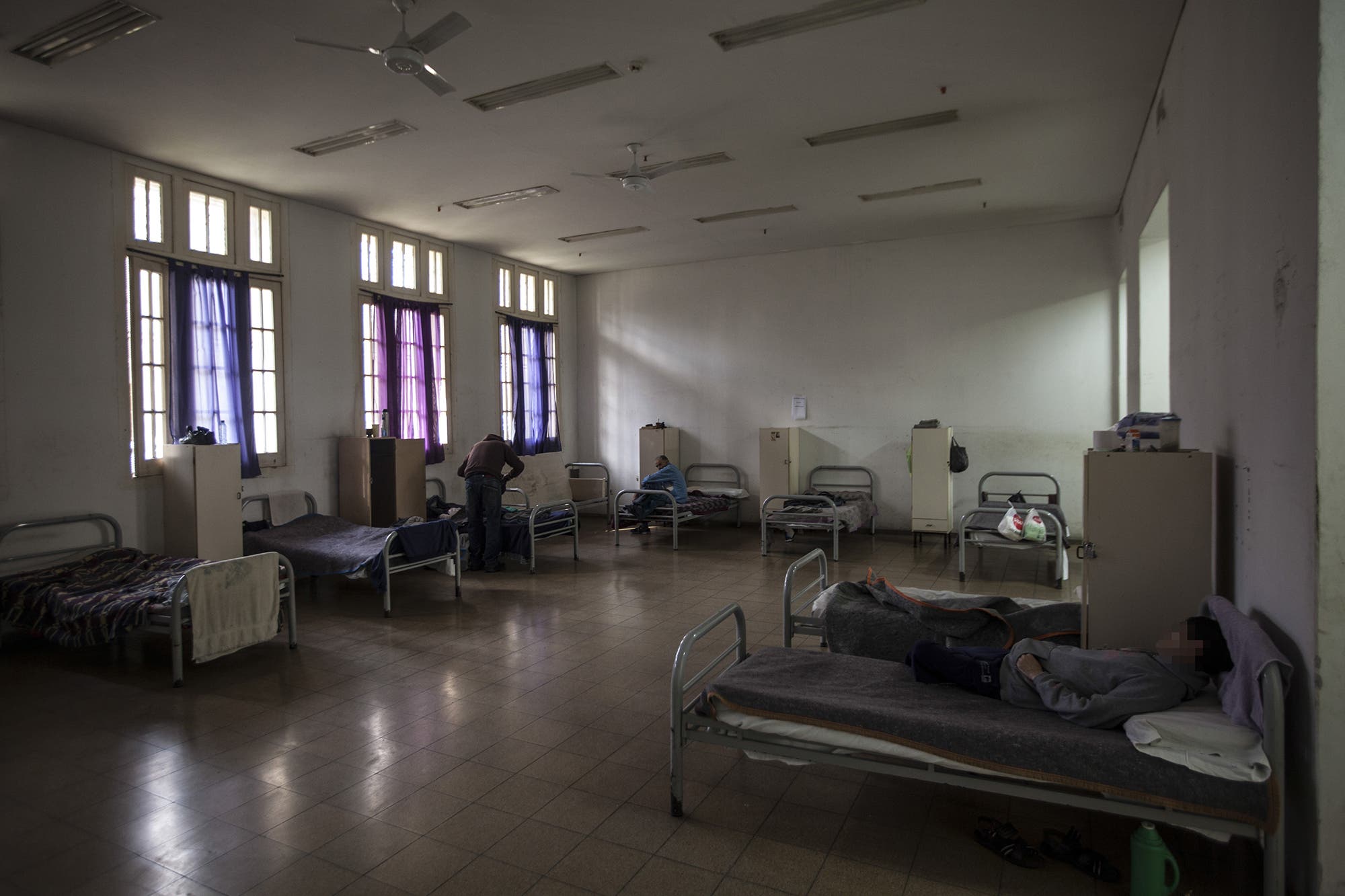
En contraposición al paradigma manicomial está el comunitario, el cual implica que se caigan (entre otras cosas) los muros de los hospitales psiquiátricos y poder revincular a las personas con la sociedad. Para lograr ese fin y seguir brindando atención a los usuarios de servicios de salud mental y atender las distintas etapas del tratamiento, existen otros dispositivos.
Fuera de la atención y posible internación en los hospitales, Stampella señaló que hay casas de medio camino y hospitales de día. Estos últimos están destinados a “usuarios que estuvieron internados y pasaron a tener un esquema farmacológico apropiado sin efectos adversos”. “(Antes de la cuarentena) iban todo el día o de nueve de la mañana a tres de la tarde, de lunes a viernes. Tenían desayuno, almuerzo y talleres, que en nuestro caso era optativo”, describió la médica psiquiatra.
En el hospital de día también hay una enfermera para garantizar que los usuarios tomen la medicación, pero no a través de la fuerza o el miedo. “La enfermera es alguien a quien el usuario ve todos los días, si intenta armar un lazo o que los compañeros le puedan decir que se sienten mejor a partir de tomar la medicación para convencer a ese usuario, eso no me suena a manicomial”, afirmó Stampella.
Las casas de medio camino, por su parte, son establecimientos para que los usuarios vivan “sin una lógica tan restrictiva” como la del manicomio. “Tenés un poco más de libertades. Si no, podés hacer una casa con pocos usuarios, poner horarios de entrada y de salida. Bien pensadas, no reproducen las prácticas manicomiales”, agregó la médica psiquiatra.
Experiencias afuera de los muros: el PREA del Hospital Esteves
Las experiencias desmanicomializadoras no son nuevas. En 1999 en la provincia de Buenos Aires, el entonces director del área de salud mental, Carlos Linero, creó el Programa de Rehabilitación y Externación Asistida (PREA) que llevan adelante en distintas instituciones bonaerenses, cada una a su manera. Carmen Cáceres es psicóloga y coordinadora del equipo de capacitación del PREA del Hospital Neuropsiquiátrico Esteves, ubicado en la localidad bonaerense de Temperley. “Linero tenía la inquietud de hacer algo para romper la lógica del encierro cónico, porque las personas no tenían otro destino que vivir y morir ahí”, contó Cáceres a este medio.
En el PREA del Esteves se generaron viviendas asistidas para aquellas mujeres externadas del hospital. “Al principio se subsidiaba el alquiler de la vivienda, servicios, alimentación y se brindaba asistencia en lo psicológico, terapéutico psiquiátrico y acompañamiento en la vida en comunidad”, explicó Cáceres y agregó que las mujeres que van a vivir a las viviendas del PREA “incluso hoy salen después de muchos años de internación, 5, 10 y hasta 40 años”.
“No es que (las mujeres) salen cuando se curaron. La perspectiva de curación no marca el afuera o el adentro (del hospicio), sino la de estar estabilizadas y trabajando por su recuperación”, aclaró la psicóloga. La recuperación consiste en continuar con la terapia -cuando es necesaria-, lograr la inclusión laboral, acceder a posibilidades educativas, vivir en sociedad y transitar la vida cotidiana.
Actualmente, el PREA del Esteves cuenta con 17 casas en las que viven 70 mujeres y hay 9 que retornaron al hogar familiar o viven solas. Todas ellas reciben asistencia y acompañamiento de un equipo interdisciplinario. Cáceres señaló que no se trata de casas de medio camino, ya que no hay límite de tiempo para que las mujeres permanezcan allí. Siempre hay un equipo de guardia disponible al que pueden llamar ante cualquier problema y periódicamente reciben visitas del equipo tratante.
Otra de las bases del PREA del Esteves es que las mujeres tengan un ingreso propio, ya sea con subsidios o un trabajo. “En eso avanzamos mucho. Cuando salieron los primeros grupos, entre el 2000 y el 2002, ninguna de las mujeres tenía ingresos -recordó Cáceres-. Hoy la mayoría de las mujeres tienen ingresos y hace unos años empezaron a pagar los servicios básicos (de las viviendas), después, en algunos casos, el alquiler. Que accedan a un trabajo y puedan pagarse sus cosas, como cualquier persona, es una forma importante de no hacer tutelaje, de darle el soporte que necesita y trabajar para lograr autonomía”. La decisión del pago del alquiler y los servicios fue tomada en asamblea de forma conjunta entre las usuarias y los trabajadores del programa.

“Otra cosa fundamental es el tema de la medicación. Cuando una persona experimenta síntomas psicóticos, como escuchar voces o tener determinadas vivencias delirantes, la medicación racionalmente administrada puede atenuar el sufrimiento de esos síntomas. La sabiduría está en manejar la medicación para reducir los síntomas sin inhibir o impedir el resto de la vida”, advirtió Cáceres.
El PREA del Esteves tiene su sede en el Centro Comunitario Libremente. “Es un lugar para que la comunidad y personas con padecimiento mental se integren a las actividades y propuestas culturales, recreativas para estimular y fortalecer el lazo social. Las mujeres del Programa van como una ciudadana más de la comunidad, no como pacientes”, afirmó Cáceres. De Libremente surgieron dos emprendimientos: una imprenta gráfica y una feria de ropa llamada “Bellísimas”, que en tiempos de pandemia funciona online.
Proyecto Suma: deconstruir los imaginarios sociales alrededor de la locura
Proyecto Suma es una asociación civil sin fines de lucro que lleva a cabo tareas asistenciales y de intervención comunitaria para la recuperación y la inclusión social y laboral de personas con padecimientos mentales severos, ubicada en la Ciudad de Buenos Aires. Una de sus áreas es el dispositivo de Recuperación en Comunidad (REC), que coordina Gabriela Lachowicz.
“Había una demanda porque en la institución hay un hospital de día, que es para usuarios que salen de una internación y necesitan un tiempo de tratamiento ambulatorio no internados que los ayude a compensarse -explicó Lachowicz-. El REC se enfoca en personas compensadas en sus síntomas y ofrece un apoyo grupal, al mismo tiempo que teje lazos por fuera de la comunidad de Suma”.
La psicóloga señaló que cada usuario del REC tiene un equipo tratante o acompañantes terapéuticos y las actividades apuntan a recuperar el lazo social que “es la principal dificultad o síntoma que se da cuando hay una descompensación psicótica”. “La propuesta es grupal y, a la vez, singular”, agregó.
“En la entrevista de admisión para el REC, hacemos un recorrido por el padecimiento del sujeto y por su salud: qué trabajo realizó, qué le gusta hacer, si tiene algún hobby, cuándo siente que puede hacer cosas y cuándo no. Hacemos un perfil de cada persona, siempre junto con el usuario”, sostuvo Lachowicz.
El REC tiene una amplia oferta de talleres tanto para los usuarios como para el resto de la comunidad. Asimismo, Suma tiene convenios con otras instituciones, como centros culturales, para aquellos talleres que no tienen en sus instalaciones. “Hay algunos orientados a lo creativo-artístico, otros al desarrollo de actividades sociales, a la recreación y a lo laboral-ocupacional”, enumeró.

Uno de los principales aspectos que se trabajan es la autonomía de los usuarios. “A veces depender de otros para cocinar, lavar la ropa o hacer un trámite como cargar la SUBE genera una dependencia que va en contra del empoderamiento. Estos talleres tienen esa doble función”, afirmó la psicóloga. El taller de cocina, por ejemplo, permite que las personas aprendan a cocinar, hacer compras, trabajar con sus compañeros, comer de manera saludable, relacionarse con otros e inclusive tener su propio emprendimiento.
“También hay reuniones abiertas a la comunidad donde los usuarios pueden invitar a quien quieran. Se invitan a entidades, vecinos, dueños del lugar en el que los usuarios hacen la reinserción laboral. Fueron buenísimas porque sin que el tema convocante sea el prejuicio, se trabaja sobre eso. Un vecino que piensa que la locura es peligrosa, participa de la reunión y comparte un momento (con el usuario). Así se deconstruyen los imaginarios sociales alrededor de la locura”, contó Lachowicz.
Se va a caer (la pared del manicomio)
Hay otras experiencias desmanicomializantes en el país: Chubut no tiene manicomios y Río Negro es ejemplo a nivel mundial por su programa de salud mental. En el exterior, la experiencia más innovadora está en Trieste, Italia.
“Creo que el manicomio se va a caer por intereses políticos y económicos, por el costo que tiene sostener un manicomio, pero también quiero creer que esos fondos se van a destinar para construir dispositivos intermedios”, afirmó Stampella. Su miedo es que algunos se aprovechen para hacer un recorte en salud mental.
De todas formas, Stampella destacó que hay profesionales que buscan construir prácticas “donde los protagonistas no sean únicamente los trabajadores del campo de salud mental, sino también los usuarios y la comunidad”. “Y que esas prácticas estén orientadas a ampliar los derechos de los usuarios”, remarcó.
“Hay un movimiento muy amplio destinado a la transformación de los hospitales de encierro crónico, que nunca más deberán ser una opción -sostuvo Cáceres-. Toda la normativa vigente en Argentina deja del lado de lo ilegal la perpetuación de este tipo de dispositivos. El tiempo de sustituirlos por dispositivos de base comunitaria, con probada eficacia terapéutica en nuestro país y en el mundo, es ahora”.







